Il Morbo di Haglund è un disfunzione infiammatoria del tallone che evolve con una deformità ossea
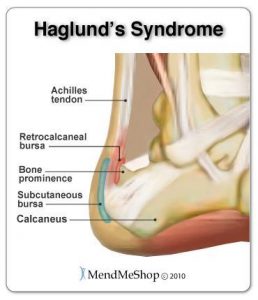
Il morbo o sindrome di Haglund prende il nome dal medico che per primo la descrisse nel 1028. Si tratta di un’infiammazione di una porzione del calcagno, che evolve come una sporgenza dolorosa accompagnata da ipercheratosi (ispessimento tissutale) subito sotto il tendine d’Achille. La malattia di Haglund si sviluppa lentamente nel corso degli anni e si manifesta con dolore e difficoltà motorie in età adulta. Si manifesta con una protuberanza ossea che si forma sulla parte posteriore del calcagno e provoca l’infiammazione delle borse sierose che proteggono il tendine d’Achille dallo sfregamento osseo. Nei casi in cui la malattia non venga curata in tempo, si creano delle callosità attorno la protuberanza, che spesso entra in conflitto con le calzature provocando lesioni e ferite della cute. Colpisce più frequentemente donne e sportivi, a causa del tipo di calzature indossate e dello sforzo a cui viene sottoposto il tallone. Corridori, maratoneti e marciatori sono gli sportivi più soggetti allo sviluppo del morbo di Haglund. Le cause del morbo di Haglund possono anche essere di tipo genetico, ma sono meno frequenti di quelle funzionali.
I sintomi del morbo di Haglund sono essenzialmente il dolore provocato dall’infiammazione dei tessuti e del tendine e quello provocato dallo sfregamento della protuberanza con le calzature. Borsite, ipercheratosi e calli si possono presentare frequentemente.
Il sintomo principale è chiaramente la presenza di Dolore localizzato sulla zona del retropiede, proprio posteriormente al tallone. Il dolore può essere di varia intensità e quasi mai si scatena in maniera violenta improvvisamente, piuttosto si comincia ad accusare il fastidio e poi come spesso accade si tende a pensare che passerà da solo, quando invece, giorno dopo giorno va sempre peggio.
Il dolore può estendersi anche lungo il tendine di Achille, e nei casi più gravi risalire anche verso il tricipite surale. Altro sintomo è la presenza più o meno vistosa di una sporgenza ossea.
Quando il morbo di Haglund è nella fase infiammatoria acuta, può essere dolente al tatto o allo sfregamento, tanto da non permettere di indossare calzature con un bordo alto o comunque rigido.
In alcuni casi si può venire a creare una callosità locale, biancastra, che nonostante tentativi di rimozione tende a ripresentarsi.
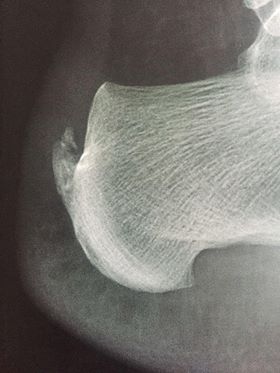
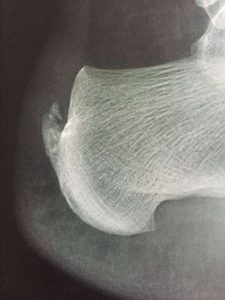
Il dolore dietro il tallone chiamato Morbo di Haglund è una patologia molto frequente, che per definizione è dovuto alla crescita anomala di una esostosi dietro il calcagno, proprio in corrispondenza dell’inserzione del tendine d’Achille sul Calcagno del piede.
Questa patologia legata ad una infiammazione del calcagno, risulta essere uno dei fattori di rischio più importanti negli infortuni al piede del podista o dello sprinter, creando situazioni che spesso rovinano una stagione o ne compromettono magari le prestazioni atletiche. Molto diffusa negli atleti che fanno uso di calzature speciali: pattinaggio, sci, motocross,….
Cause del morbo di Haglund:
- Problematiche di tipo anatomico: una anatomia del distretto calcaneare particolare, che a causa della sua conformazione porta le strutture interessate ad uno stress molto intenso, sia da “frizione scarpa-calcagno” che da iper sollecitazione biomeccanica. Il corpo risponde a questa sollecitazione con una condizione di “Riparazione” e quindi apporre calcio creando il substrato per la formazione dell’esostosi sul calcagno detta appunto Morbo di Haglund.
- Problematiche funzionali dovuta ad una eccessiva sollecitazione: caratteristica dello sportivo o di alcuni lavoratori che fanno uso di scarpe non adeguate (anti infortunistica per esempio). Nei casi in cui è richiesta una intensa attività fisica per cui il tendine di Achille che si inserisce proprio sul calcagno, subisce dei microtraumi da trazione, con il risultato che tali microlesioni, vengono riparate dal corpo apponendo calcio, e quindi portando alla formazione dell’esostosi. Questa situazione è chiaramente legata ad uno sport, ma in alcuni casi anche lavori usuranti possono essere causa di questa sindrome.
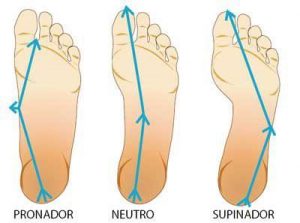
- Problematiche posturali: una “retrazione” dei muscoli della catena cinetica posteriore può determinare una eccessiva tensione, a livello dei muscoli del tricipite surale, che sono vittime di un sistema accorciato. La causa posturale è un fattore predisponente determinante molto importante in questa sindrome, che si può instaurare a causa di fattori scatenanti contingenti.
La diagnosi di un disturbo come questo necessita di una attenta anamnesi per capire il modo in cui si è instaurato il problema, l’anatomia del distretto mediante palpazione della zona dolente. Dopo si eseguirà la valutazione posturale alla ricerca di problematiche delle catene cinetiche che possono creare dei compensi funzionali e sovraccarichi proprio nella zona del calcagno.
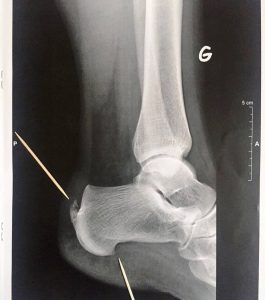
Successivamente il medico prescriverà una valutazione radiografica, e se sospetta una borsite, potrebbe approfondire con una ecografia per studiare appunto la borsa sierosa.
Trattamento del morbo di Haglund
Esistono rimedi per il morbo di Haglund, e vanno suddivisi in Rimedi naturali, rimedi Fisioterapici, e rimedi chirurgici. Analizzeremo appunto le varie opzioni cercando di fare un’attenta analisi del caso specifico alla ricerca del rimedio giusto, in riferimento alla fase in cui è il paziente.
Come in tutte le patologie infiammatorie esistono tre fasi: acuta, intermedia e cronica.
- Fase acuta:
La fase acuta spesso compare improvvisamente con dolore al tallone nella parte dietro al calcagno, in maniera inaspettata e senza cause apparenti. Ci sono casi in cui esordisce in maniera graduale, aumentando quindi di giorno in giorno, e ci sono casi che dopo una intensa attività fisica, al risveglio al mattino successivo si accusa il dolore molto intenso.
IN questa fase, la soluzione più immediata è rappresentata dall’applicazione di Ghiaccio direttamente sulla zona. Si deve usare una borda del ghiaccio con i cubetti, facendo attenzione ad applicarlo sulla zona per 20 minuti, almeno 2 volte al giorno. Se è già presente un arrossamento della zona, sarà consigliato l’uso di una crema antinfiammatoria, che può aiutare a ridurre il problema locale (come da prescrizione medica). La crema va applicata almeno 2 volte al giorno mattina e sera. In questa fase si possono usare anche dei cerotti normali per proteggere la zona ed evitare lo sfregamento tra scarpa e retropiede.
Possono essere di grande aiuto anche delle solette antishock, in quanto sollevano un minimo il tallone scaricando il tendine d’Achille, e favorendo un’azione antinfiammatoria (Tallonette).
- Fase Intermedia
Questa fase va considerata quando dopo una settimana di cure di “primo livello”, non si è riuscito a raggiungere un netto miglioramento della situazione. In questa fase il medico visiterà il paziente, e probabilmente prescriverà gli esami strumentali in base alla valutazione clinica.
In questa fase è importantissimo il ruolo della Fisioterapia per curare il morbo di Haglund.
Il fisioterapista in accordo col medico, effettua la sua valutazione e cerca di curare sia l’infiammazione locale, sia le cause che hanno portato a determinare la formazione dell’esostosi.
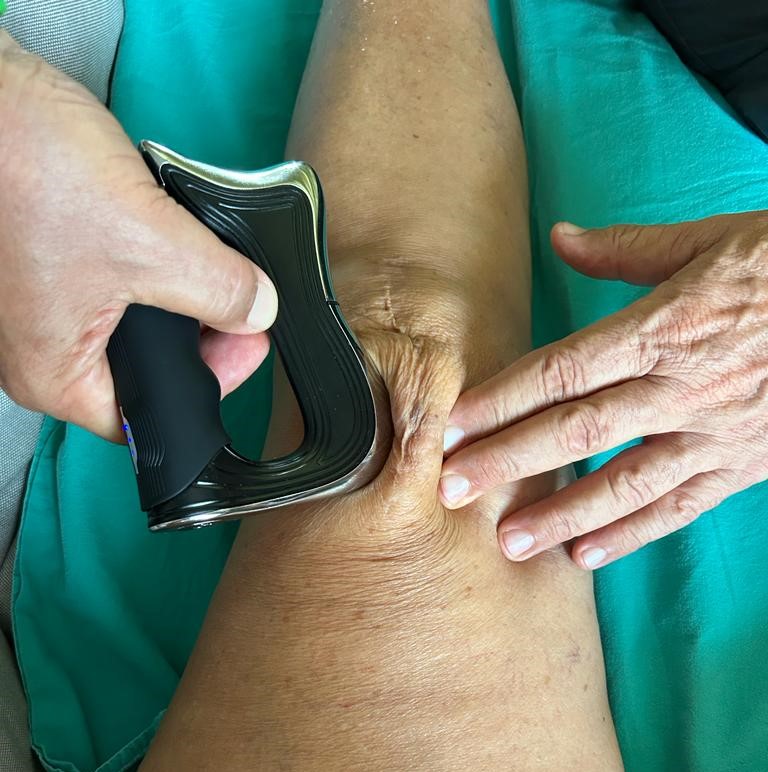
Dal punto di vista fisioterapico sono di estremo aiuto le onde d’urto, che spesso risultano un po’ dolorose, ma sono una terapia strumentale abbastanza nuova nel panorama riabilitativo, che hanno una indicazione molto interessante dimostrata da molti studi scientifici. Il medico potrà prescrivere in oltre le seguenti terapie strumentali: Tecarterapia, Laser ad alta potenza e Ipertermia.
Molto efficace in questa fase la riabilitazione funzionale mediante esercizi terapeutici volti a stimolare la muscolatura del tricipite surale, rieducazione posturale e propriocettiva.
Sarà fondamentale un programma riabilitativo che prevede un rinforzo muscolare, non solo del comparto posteriore ma cercando di riequilibrare tutta la muscolatura della gamba.
Inoltre potrebbe essere di aiuto un lavoro di allungamento della catena cinetica posteriore dell’arto inferiore in toto. Questo lavoro di allungamento viene preceduto da un trattamento di release miofasciale mediante FOAM ROLLER per ottimizzare il risultato di allungamento miofasciale.
- Fase Cronica
Questa fase si instaura quando il lavoro realizzato nelle fasi precedenti non ha avuto efficacia. Purtroppo con la fase cronica i tempi di recupero si dilatano, e soprattutto all’inizio potrebbe accadere che i rimedi sopracitati, non hanno alcun effetto sul dolore. In questa fase, se il disturbo si protrae da mesi, ci vuole davvero molta pazienza, e sarà importantissimo affidarsi a professionisti sanitari esperti: medico, fisioterapista, posturologo, che conoscano tutte le sfaccettature della patologia e sappiano appunto rassicurare il paziente. È buona norma eseguire un ciclo di terapie intensive, aspettare una settimana/dieci giorni, e ripetere il ciclo, per poter stimolare il corpo ad un recupero e valutare di volta in volta i cambiamenti, siano essi positivi, oppure negativi.
Può essere di aiuto un ciclo di infiltrazioni con cortisone o un farmaco antinfiammatorio, ricordando bene che tali farmaci potrebbero indebolire i tendini e potenzialmente portare a patologie tendinee.
La chirurgia va intesa sempre come ultima possibilità e va eseguita da professionisti con ampia casistica. Si deve pensare alla chirurgia esclusivamente quando dopo 6 mesi di cure ininterrotte, non vi sono state sostanziali modificazioni al problema.
Esiste la possibilità di eseguire l’intervento di rimozione dell’esostosi per via percutanea (mediante una guida radiografica), oppure per via artroscopica (in questo caso endoscopica sarebbe più corretto). Tale accesso e intervento ha il vantaggio di non indebolire il tendine di Achille e favorire un recupero più veloce.
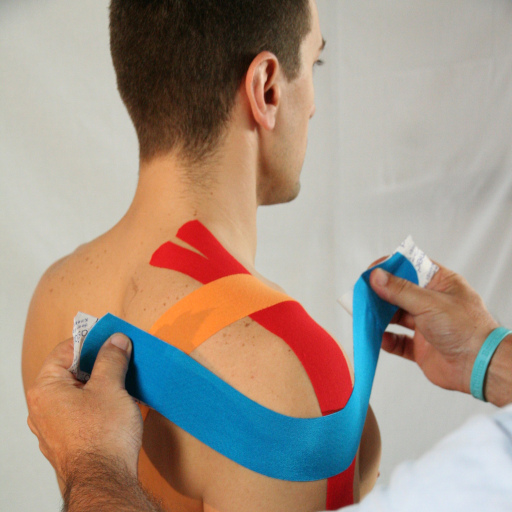
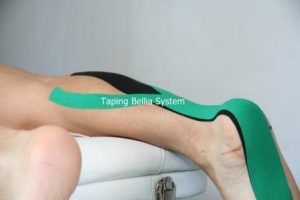
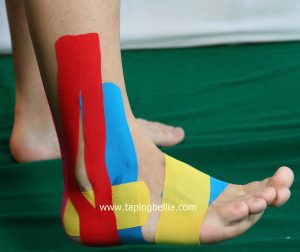
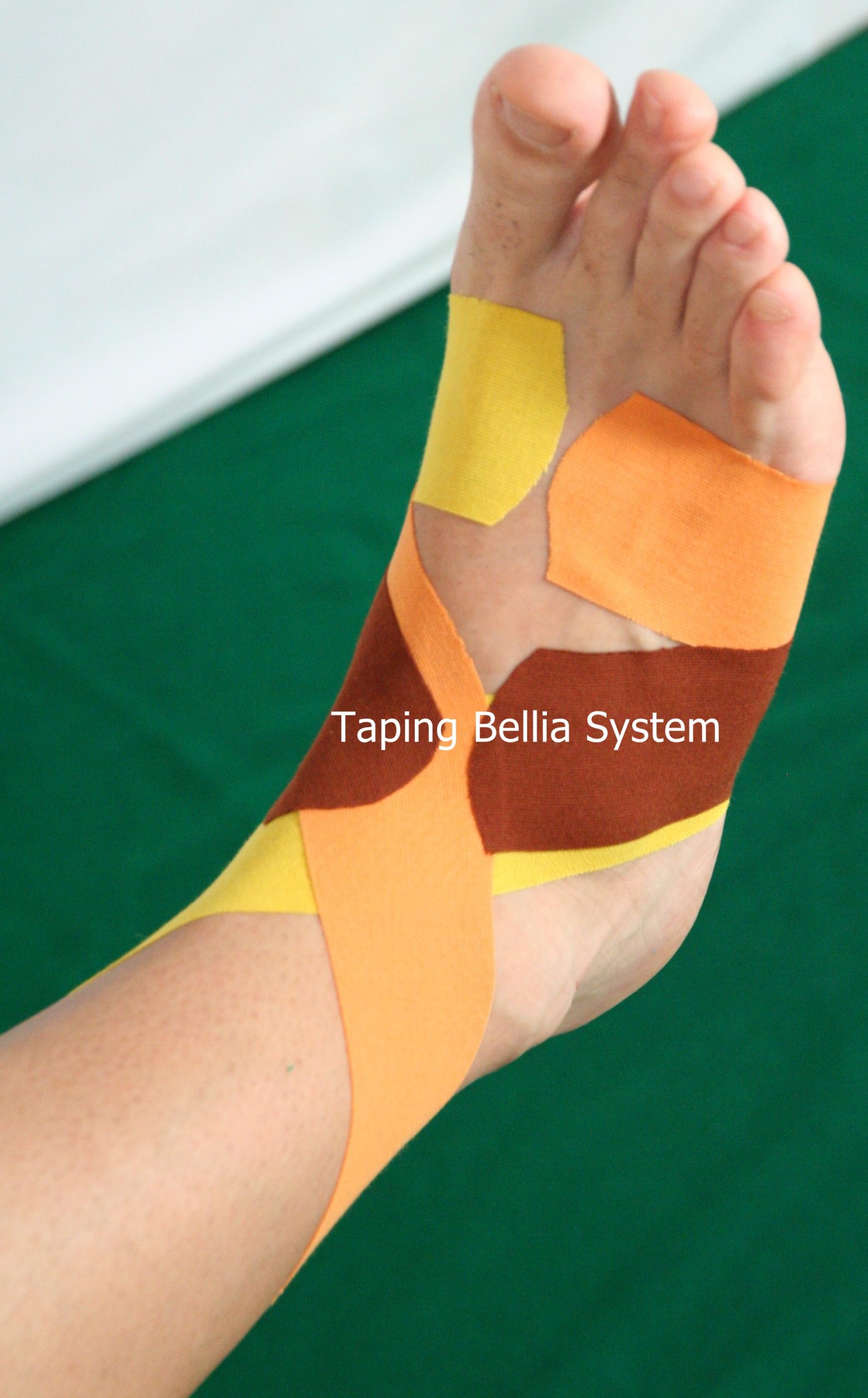
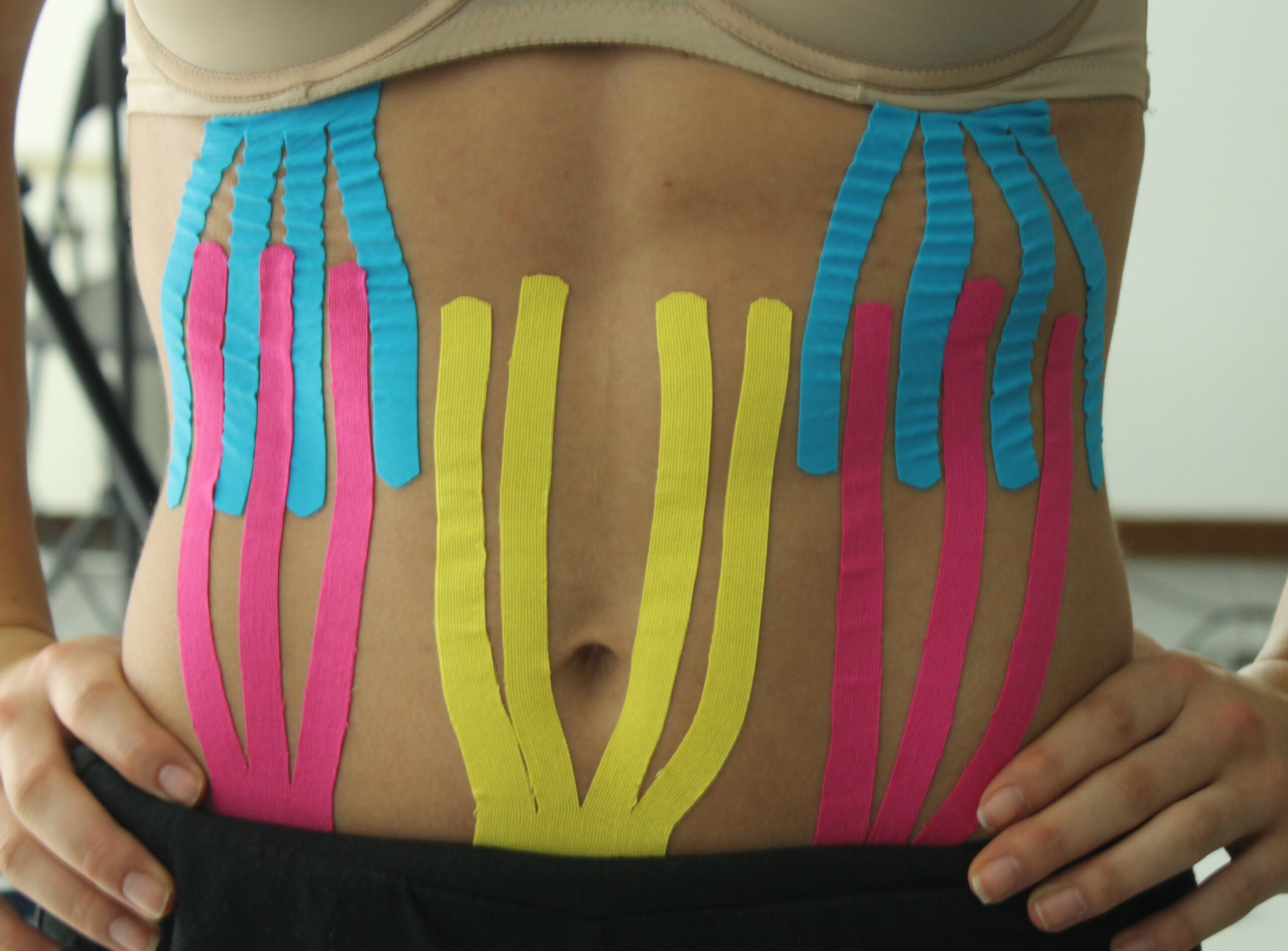
Presentiamo alcune tecniche di Taping kinesiologico Bellia System® per supportare la fase di riabilitazione, tratte dal libro: “Il taping kinesiologico nella traumatologia sportiva Moderna” libro Atlante ed. Nuova Piccin – Padova (ISBN 978-88-299-2795-1) maggio 2018
Conclusioni
Il morbo di Haglund è certamente un problema che crea molto disagio al paziente, che però se curato in maniera efficace nella fase acuta senza arrivare ad una fase cronica, si riesce a gestire in maniera ottimale. Pensare che il dolore andrà via da solo è il vero rischio che porta a sottovalutare la sintomatologia, che evolve alla cronicizzazione, con conseguente trattamento per molti mesi. Affrontare con molto impegno la patologia subito dalla fase acuta permette di ristabilire lo stato di salute in breve tempo. Il lavoro in equipe riabilitativa è di fondamentale importanza: medico, fisioterapista, podologo, posturologo, ecc. porta a risultati ottimali.
Buon lavoro.
Bibliografia:
-
- MRI of heel pain. Lawrence DA, Rolen MF, Morshed KA, et al. Am J Roentgenol. 2013;200:845–855. – PubMed
-
- Haglund’s syndrome. Two case reports. [Article in English, Spanish] Jiménez Martín F, Alonso Valdazo MD, Díaz Peña G, Fernández Leroy J, Hernández Herrero D, Díaz García F. Rheumatol Clin. 2016:0–6.
-
- Haglund syndrome with pump bump. Kucuksen S, Karahan AY, Erol K. http://https://www.ncbi.nlm.nih.gov/pubmed/23409529. Med Arch. 2012;66:425–427. – PubMed
-
- Spatial orientation of the subtalar joint axis is different in subjects with and without Achilles tendon disorders. Reule CA, Alt WW, Lohrer H, et al. Br J Sports Med. 2011;45:1029–1034. – PubMed
-
- Diagnosing heel pain in adults. Aldridge T. http://www.ncbi.nlm.nih.gov/pubmed/15291091. Am Fam Physician. 2004;70:332–338. – PubMed
Per approfondire l’argomento:
https://pubmed.ncbi.nlm.nih.gov/27843738/
https://www.mdmfisioterapia.it/morbo-di-haglund/
https://federicousuelli.com/pazienti/sindrome-di-haglund-bambino-adulto/





Scrivi un commento
Devi accedere, per commentare.